UVB-fényterápia
UVB-fényterápia
Az UVB-fénnyel kezelt bőrbetegségek ma még nem gyógyíthatók, csak tünetmentesíthetők: a bőrtünetek csökkennek vagy teljesen megszűnnek, azonban újból megjelenhetnek változó intenzitással. Fenntartó kezeléseket ajánlunk a tünetmentesítő kúra befejeztével, hogy a bőrtünetek ne újuljanak ki.
Az egészségügyi szoláriummal történő kezelés amellett, hogy biztonságos és rendkívül hatékony, kényelmes is, hiszen időtartama rövid, mindössze 10 másodperc és 8 perc között van. Mindez lehetővé teszi, hogy a betegek várakozás nélkül kerüljenek sorra. Az első vizsgálat során bőrgyógyász szakorvos határozza meg a besugárzások idotartamát és ütemezését, illetve a későbbiekben ellenőrzi a kezelés eredményességét.
Kezelés menete
 bőr típusától, és annak az UVB-fényre való reagálásától is függ.
bőr típusától, és annak az UVB-fényre való reagálásától is függ.A keskenysávú, 311 nm-es UVB-fénykezeléshez kapcsolódó kutatások vizsgálták a több évtizeden keresztül kezelt betegek körében a daganatos megbetegedések gyakoriságát, s megállapították, hogy a nem kezelt lakossághoz viszonyított megbetegedési arány ugyanakkora, tehát nem magasabb!
A következok a National Psoriasis Foundation of America lapján olvashatók: „Az UVB ismert karcinogén (rákkeltő anyag) az emberekre nézve. Nincs azonban közvetlen bizonyíték arra, hogy a pikkelysömör UVB-fénnyel történő kezelése növelné a bőrrák kockázatát. Fontos azonban a bőrgyógyász felügyelete.”
Az American Academy of Dermatology honlapján közzétett kutatások alapján megállapították: „A bőrrák kockázata nem nagyobb e kezelések eredményeképpen, mint például a napfény hatására.”
Pikkelysömör
Mi a pszoriázis (pikkelysömör)?
Fertőző a pikkelysömör?
Hogyan diagnosztizálják a pikkelysömört?
Gyógyítható a pikkelysömör?
Az összes pikkelysömör-megbetegedés egyforma?
- Foltos (plakkos) pikkelysömör (az esetek 75-80%-a): Ezt a fajtát kiálló, megvastagodott vörös bőrterületek jellemzik, amelyeket ezüstfehér hámló réteg borít. Leggyakrabban a térden, a könyökön, a fejbőrön, a fülek mögött, a keresztcsonton, a köldökön, a farpofák között és a nemi szervek tájékán jelenik meg.
- Pöttyös (guttate) pikkelysömör (az esetek 15-20%-a): Apró, változó átmérőjű pontszerű pikkelyekből álló kiütések jellemzik, amelyek nagy része a törzsön és néha az arcon található.
- Pusztuláris, göbös pikkelysömör (az esetek 2%-a): Általában idősebb betegeknél fordul elő. Új betegségként, vagy a plakkos pikkelysömör kiújulásaként jelenik meg. Jellemzője az elsősorban a kézfejen és a talpon megvörösödött bőr, nedvedző léziók és intenzív pikkelyképződés.
- Eritrodermás pikkelysömör (az esetek 1-2%-a): Ezt a típust gyulladt kiütések jellemzik, amelyek a testfelület nagy részének, vagy akár az egész testfelületnek a vörösödésével járnak együtt, s fokozott hámlás jellemzi.
- Inverz pikkelysömör: Általában testhajlatokban, ráncokban (pl. a hónaljban, az ágyékban, súlyosan elhízott személyek bőrhajlataiban) fordul elő. A kiütések általában simák és vörösek, de nem hámlanak.
- A fejbőr pikkelysömöre (a pikkelysömöresetek 50 %-a): Ez plakk típusú pikkelysömör.
Érintheti a pikkelysömör a test minden részét?
Bármely életkorban előfordulhat a pikkelysömör?
Mi váltja ki a pikkelysömör megjelenését?
Befolyásolja majd a pikkelysömör az életmódomat vagy életminőségemet?
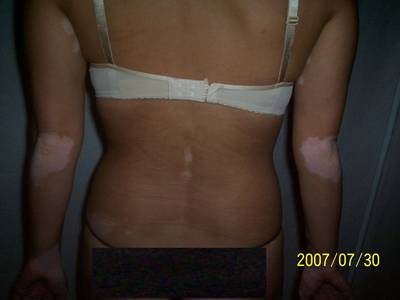
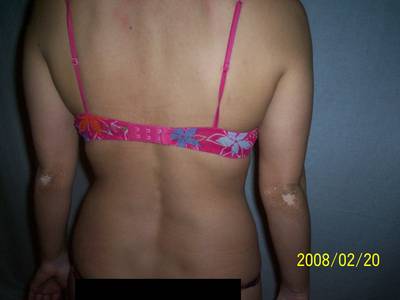
Vitiligo
Mi az a vitiligo (bőrpigmenthiány)?
- exponált területek: kézfej, arc, mellkas felső területe (dekoltázs),
- testnyílások körül: szemek, orrnyílások, száj, mellbimbók, köldök, nemi szervek,
- testhajlatokban: hónalj, lágyék,
- sérülések helyén: vágások, horzsolások/karmolások, égések,
- haj: korai őszülés a hajat, szakállat és egyéb szőrzetet érintően,
- a festékes anyajegyet közvetlenül körülvevő területeken,
- szem érhártyája.
Kinél alakul ki vitiligó?
A vitiligó legalább a népesség 1%-át érinti. Az ebben a bőrbetegségben szenvedők körülbelül fele tapasztal bizonyos fokú pigmentvesztést 20 éves kora előtt, és a vitiligóban szenvedő összes beteg mintegy harmada számol be arról, hogy a családban másnak is van ilyen bőrproblémája. Habár a vitiligóban szenvedők többsége jó általános egészségnek örvend, esetükben magasabb az alábbiak kockázata:
- hipertireózis vagy hipotireózis (pajzsmirigy túlműködése vagy pajzsmirigy alulműködése),
- vészes vérszegénység (B12 vitamin hiánya),
- Addison-kór (csökkent mellékvese-funkció),
- foltos kopaszodás (hajhullás foltokban),
- és/vagy uveitisz (szemgyulladás).
Mi határozza meg a bőr színét?
A bőr, a haj és a szem színét normális esetben a melanin határozza meg. Ezt a festékanyagot (pigmentet) a melanocitáknak nevezett sejtek termelik. Ha a melanociták nem tudnak melanint termelni, vagy ha a számuk csökken, kivilágosodik a bőr, vagy teljesen fehér lesz, mint például vitiligo esetén.
Hogyan alakul ki a vitiligó?
A vitiligó kialakulása és a pigmentvesztés súlyossága betegenként eltér. A világos bőrű emberek általában nyáron észlelik a pigmentvesztést, mert ilyenkor válik feltűnővé a vitiligó miatti fehér bőr és a napbarnított bőr különbsége. A sötétbőrű emberek a vitiligo kezdetét bármikor észlelhetik. Súlyosabb esetekben a pigmentvesztés a teljes testfelületet érintheti. Megjósolhatatlan, hogy mennyi lesz a pigmentvesztés az adott embernél. Betegség és stressz fokozhatja a tüneteket. A pigmentvesztés mértéke még az egyes vitiligó foltokon belül is eltérhet, és akár az is előfordulhat, hogy egy depigmentált bőrterületet rendellenesen sötét karima határol a bőrön.
Szegmentális vitiligó
Bizonyos emberek testén a vitiligó mindössze egy, vagy csak néhány területre korlátozódik. Ezt nevezzük szegmentális vitiligónak. Előfordul, hogy bizonyos emberek egyszerre szenvednek szegmentális és generalizált (általános) vitiligóban.
Generalizált vitiligó
A legtöbb ember azt tapasztalja, hogy a vitiligó általános kialakulású, leggyakrabban kétoldali, ami azt jelenti, hogy ha egy vitiligó folt megjelenik az egyik könyökön, akkor gyakran megjelenik a másikon is, nagyjából egyidejűleg.
Mi a leukoderma?
A leukoderma kifejezés a fehér bőr általános megnevezésére szolgál. Egy súlyosabb trauma, például égés elpusztíthatja a pigmentsejteket, és ez leukodermát okozhat. A vitiligó mindössze a leukoderma egyik változata.
Gyógyítható a vitiligó?
A korrekt válasz erre a kérdésre jelenleg az, hogy nem. A vitiligót valószínűleg többféle, specifikus módon egymásra ható tényező okozza. Kutatásokkal sikerült jobban megismerni a vitiligó fizikális és pszichoszociális aspektusait, de a betegség oka és gyógymódja ismeretlen. A vitiligó ma tünetmentesíthető.
A vitiligó kezelése
A bőr bizonyos részein pigmenthiányos, éles kontúrú, fehér foltok alakulnak ki a melanociták (festéktermelő sejtek) hiánya miatt, vagy mert azok nem termelnek pigmentet. A beteg bőrfelületnek semmiféle védekezőképessége nincs a fénnyel szemben, így enyhe napsütés hatására is begyulladhat, felhólyagosodhat. Az UVB-fényterápia hatására a fehér foltok területén apró pigmentszigetek kezdenek kialakulni, s az esetek kétharmadában több, mint 75%-os a repigmentáció. Kéz- és lábfej esetében sajnos ritkán tapasztalható 25-30%-nál nagyobb repigmentáció.
A vitiligós betegek közel harmadában a betegnek vagy családtagjainak autoimmun betegsége is van, amely leggyakrabban a pajzsmirigyet érinti (pl. Basedow-kór vagy Hashimoto thyreoiditis). Ezért ajánlott a vitiligós betegek számára egy laborvizsgálat (vérvétel), amely kimutatja a jelenlévő autoantitesteket, és a pajzsmirigy funkcióit is ellenőrzi, így a betegség időben felfedezhető és kezelhető. A teszt díja: 14 000 Ft, az összeg a vizsgálati díjat nem tartalmazza.
Ekcéma
Ekcéma
Jellemző tünetei a száraz, erősen viszkető bőr, amely a folytonos dörzsölés és vakarás miatt megvastagszik, a ráncok mentén és a bőrhajlatokban kisebesedik; a végtagokon a leggyakoribb. Rendszerint hullámokban jelentkezik: a beteg bőrfelület állapota egy időre jelentősen javul, majd időnként kiújul és fellángol az atópiás bőrgyulladás. A környezeti hatások (például a szappanok, a házi por, illetve a házipor-atka ürüléke, táplálékkal bevitt vagy a légutakon keresztül bekerülő allergének, mosószerek) befolyásolhatják az ekcéma kialakulásának valószínűségét, csakúgy, mint a betegség időnkénti fellángolását.
Az atópiás dermatitiszt azonban nemcsak külső hatás válthatja ki, hiszen ugyanaz a vegyi anyag nem okoz mindenkiben tüneteket, hanem a beteg szervezetétől, sőt, pszichés állapotától is függ, hogy kialakul-e az ekcéma (hajlam). Például állandó stressz hatásának kitéve romlik a szervezet ellenállóképessége.
- Toxikus irritatív dermatitisz esetén valamilyen irritatív anyag a bőrön akut gyulladást hoz létre (kémiai anyagok, kozmetikumok): a bőr élénkvörös, meleg tapintatú lesz, feszül, felszíne fényes. A nagyfokú gyulladás következtében hólyagok, nedvezés alakul ki, hámlás jelentkezik, égő, viszkető érzés kíséretében.
- Az allergiás reakció esetében egy bizonyos anyaggal való érintkezés (néha esetleg az első néhány érintkezés) még nem hoz létre reakciót, a következő alkalommal azonban már 4-24 órán belül viszketést és bőrgyulladást okozhat. A tünetek súlyossága változó, az enyhe bőrpírtól a hólyagképződéssel járó duzzanatig terjedhet. Először csak azon a helyen jelentkezik, ahol a bőr érintkezett az allergénnel, később a test más részeire is átterjedhet. A szervezet a már kialakult allergiát évekig “nem felejti el”.
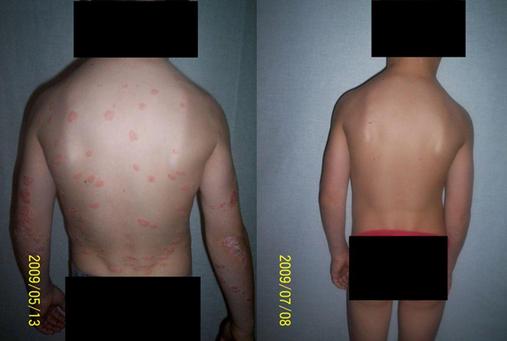
Lichen ruber planus
Lichen ruber planus
Nem gyógyítható, csak tünetmentesíthető: a bőrtünetek teljesen vagy részlegesen eltüntethetők, azonban újból megjelenhetnek változó intenzitással. Ezért fenntartó kezeléseket ajánlunk a tünetmentesítő kúra befejeztével, hogy a bőrtünetek ne újuljanak ki. A betegség hirtelen és fokozatosan is kezdődhet.
A kialakulásának oka ismeretlen; külső vagy belső antigénnel szembeni immunválasz. Egyes gyógyszerek, vegyszerek vagy fertőző kórokozók (elsősorban arany, bizmut, arzén, kinin, kinidin, kvinakrin) a betegségre jellemző tüneteket válthatnak ki. Maga az elváltozás nem fertőző. A betegek 20%-ában a tünetek visszatérnek. A kiütések csaknem mindig viszketnek, általában lilásvörös, sokszögletű, a környezetből kiemelkedő, tömör tapintatú, oldalfényben jellegzetesen fénylő felszínű foltok. A vakarásnyomok helyén új elváltozások jelennek meg, s a tünetek elmúlását követően olykor sötét elszíneződés marad vissza.
A lichen ruber planus hatékonyan kezelhető szűkspektrumú UVB-fénnyel. Jellemzően a betegek 55 százaléka teljesen tünetmentesedik, másik 20 százaléka csak részben: a tünetek 75 százalékában.